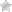Содержание
В таких условиях лечение непроходимости сосудов нижних конечностей проводится в комплексе мероприятий, главное, чтобы человек сам захотел вылечиться.
Разновидности окклюзии
Сегодня в медицине выделен ряд заболеваний, касающихся конкретно сосудов ног. Они определяются у пациентов по определенным симптомам.
В эту группу патологий относят в первую очередь атеросклероз, болезнь артерии ног в хронической форме. Развивается по причине употребления в пищу жирных продуктов, содержащих холестерин. Он не распадается, слипается комочками на стенках вен и артерий. Из-за этого формируется облитерация – окклюзия вен нижних конечностей, принуждающая их приспосабливаться к вновь созданным условиям, и они начинают поиск обходных путей мимо перекрытого тромбом сосуда. Новые пути образуют небольшие стволы артерий, которые организм использует как особый природный шунт.
Окклюзия сосудов делится на венозную и артериальную.
Расположение патологии делит патологию на:
- окклюзию мезентериальных сосудов, нарушающую обращение крови в брыжеечных сосудах, это ведет к кишечной ишемии. Из-за тромбоза происходят изменения на стенках кишечника, нарушается его питание, возникает воспаление, приводящее к непроходимости и перитониту;
- окклюзию сосудов головы, развивающуюся по причине перекрытия хода сосуда холестериновыми бляшками. Они постепенно нарастают, не дают крови течь свободно, у сосудов теряется эластичность. Нарушение обращения крови вызывает закупорку, ведет к дисфункциям в работе внутренних органов;
- окклюзия сосудов ног внезапно перекрывает артерии на периферии, развивает синдром ишемии. Это угрожает полной потере функций ног, нарушает течение крови. Без поступления полезных веществ наступает паралич, отмирают ткани. Это уже признаки гангрены ног.
Осмотр человека, у которого врач подозревает облитерирующий атеросклероз, окклюзию ног, показывает врачу атрофированные мышцы голени. Пациенту и самому заметно, что нога становится тоньше, теряется объем тканей мышц. Это хорошо видно на фото больных ног. Лечение непроходимости сосудов нижних конечностей начинается с обширного обследования.
Диагностика патологии
Болезни периферических сосудов сегодня легко обнаруживаются. Врачам-диагностам помогает новейшая техника, дающая возможность увидеть самое начало патологии.
Для установки точного диагноза проводится обследование разными врачами:
- терапевт пальпирует больную часть, оценивает, насколько изменились соединительные ткани;
- лаборанты проводят анализы крови на биохимии, проверяя количество и качественный состав тромбоцитов и лейкоцитов;
- лаборанты проверяют кровь на содержание липидов, их фракций;
- врач-диагност проводит допплерографию, показывающую, как кровь продвигается венами, ее скорость течения;
- диагност проводит УЗДГ сосудов, определяет стадию развития болезни;
- МРТ проводится для уточнения всех обследований, дает развернутую картину заболевания в нескольких проекциях.
Важно!
Пациентам в ходе обследования не приходится ощущать боли, дискомфорт, а врачи получают полную информацию о развитии патологии, может назначать лечение непроходимости сосудов нижних конечностей.
Причины закупорки сосудов
Слабая проходимость крови по сосудам появляется у людей разного возраста, на кожной поверхности ног внешне видно изменение направлений артерий, их извитость, расширение. Провоцируют закупорку эмболия, тромбоз. Непроходимость развивается как результат травмирования или механического передавливания сосудов. Следом за ней закупориваются глубокие вены, когда в венозных просветах налипают кровяные комочки – тромбы.
Провоцирующими факторами закупорки сосудов становятся:
- наследственность;
- нарушения развития в соединительных тканях;
- измененный гормональный фон; касается женщин, вынашивающих беременность или подходящих к порогу начала менопаузы;
- невысокая двигательная активность;
- большой вес;
- прием некоторых лекарств;
- возрастная потеря пластичности сосудистых стенок.
Это основные факторы – провокаторы начала заболеваний сосудов на ногах.
Нужна профилактика!
Избежать развития многих заболеваний можно, если жить полноценно, думать о здоровье, не избегать профосмотров.
Симптомы
Проявляются заболевания с непроходимостью артерий общими симптомами, которые можно спутать с признаками других болезней. Поэтому врачу необходимо дифференцировать симптоматику, выделить главенствующие признаки, подтверждающие именно наличие закупорки вен.
Пациенты обычно жалуются:
- на спазмирование сосудов на обеих конечностях;
- беспричинные боли в конечностях;
- появление отеков в месте спазмов;
- местное повышение температуры на участках конечностей;
- появление болей в икрах при обычной ходьбе;
- усиление болей при дополнительных нагрузках;
- человек периодически начинает хромать;
- ноги быстро устают;
- случаются ночные судороги;
- ноги холодные и замерзают даже в жаркие дни;
- запущенная форма болезни дает сухие гангренозные образования на участках поражения.
Чаще всего окклюзия появляется как последствие варикозной болезни, когда присоединяется инфекция.
Внимание!
Иной раз впервые болезнь обнаруживает врач на плановом профосмотре, когда человек еще не думает о появлении у него серьезной болезни. Симптомы и лечение неразрывно связаны в комплексных мерах терапии.
Как лечат непроходимость сосудов
Когда человеку диагностируется болезнь сосудов на ногах, начинается комплексная терапия. Используются физиотерапевтические меры – лечение лазером. Включается лечебная физкультура, направленная на стабилизацию тока крови, чтобы восстановить ее течение на больных участках ног. Рекомендуется носить эластичные повязки, использовать тонизирующие кремы и гели.
Одновременно с медикаментами назначается лечение народными средствами, прием настоев и отваров лекарственных растений. Комплекс мероприятий по лечению непроходимости сосудов нижних конечностей обычно дает положительные результаты.
Консервативное лечение
Лечение окклюзии делится на консервативное и оперативное. Медикаменты врач назначает по состоянию и внешнему виду пораженной части ног.
Консервативная терапия окклюзии артерий включает:
- инъекции обезболивающего действия – Промедол, Димедрол, Морфин;
- средства спазмолитического действия – Но-шпа, Папаверин, Галидор;
- лекарства, препятствующие образованию тромбов – Гепарин;
- гликозиды – Коргликон, Строфантин;
- лекарства, регулирующие ритм сокращений сердца – Новокаинамид.
Консервативное лечение включает:
- ношение эластического бинта;
- особую диету без жирных, жареных, острых, соленых блюд;
- использование мазей-венотоников – Венитана, Гепариновой мази, Лиотона, Троксевазина;
- прием венотоников – Флебодиа, Троксевазина, Аэсцина;
- прием витамина Р в препаратах – Аскорутине, Рутозиде, Троксерутине;
- назначение нестероидных средств против воспалений – Диклофенак, Кетанова, Диклоберл;
- назначение тромболитиков – Фрагмина, Клексана, Варфарина, Сингуляра;
- прием дезагрегантов – Аспирина;
- прием системных ферментов – Вобэнзима, Флогэнзима.
Учитывая, что закупорку сосудов вызывают холестериновые бляшки, применяются лекарства для понижения холестерина:
- статины, блокирующие синтез холестерина в печени – Симвастатин, Ловастатин, Правастатин;
- фибраты, повышающие число липопротеидов, которые снижают холестерин. Их назначают только после консультации кардиолога – Безафибрат, Клофибрат, Гемфиброзил, Фенофибрат, Цилостазол – Pletal;
- никотиновая кислота, расширяющая кровеносные сосуды – препарат Эндурацин;
- средства, блокирующие слипание атеросклеротических бляшек – Колестипол, Пробукол, Гуарем, Липостабил, Бензафлавин, Эйконол;
- лекарства, улучшающие в крови ее реологические свойства – Гепарин, Варфарин, Аспирин в небольшой дозировке, Клопидогрель;
- лекарства для улучшения микроциркуляции крови – Пентоксифиллин, Трентал, Курантил.
Лечение в стационаре состоит:
- инфузионного внутривенного введения Реополиглюкина с Новокаином в чередовании с Тренталом или Пентоксифиллином на Физ. растворе;
- чередовать с Хлористым калием, Анальгином, Димедролом, Рибоксином, Аскорбиновой кислотой, Магния сульфатом. Курс инфузионного лечения – 20 дней.
Одновременно назначаются препараты для внутримышечных инъекций:
- Папаверин + Никотиновая кислота – 10 дней;
- Актовегин – 10 дней.
Если в анамнезе есть диабетическая ангиопатия, дополнительно назначается Сулодексид 2 раза в день, на 30-40 дней, принимать между едой.
Амбулаторное лечение включает прием:
- Трентала или Пентоксифиллина, 2 раза в день, курс – месяц.
- Кардиомагнила, 1 раз в день, постоянным приемом.
- Вессела Дуэ, 1 т 2 раза в день.
- Актовегин, желательно в инъекциях.
- Никошпан, 1т 2 раза в день.
- Витамин Е, 2 капсулы 2 раза в день.
При обработке кожных поражений назначается Куриозин в порошках. После очистки открытых ран края рекомендуется обрабатывать мазями Актовегином, Солкосерилом. Курсы консервативного лечения рекомендуется повторять 2 раза в год, в весенние и осенние месяцы.
Если консервативная терапия не приносит желаемого результата, или существует вероятность проявления осложнений, врачи приходят к необходимости оперативного вмешательства.
Операция
Лечить операциями – вопрос не простой, ведь затрагивается кровеносная система. Тем не менее, консилиум врачей выбирает операцию, если консервативная терапия не дает положительных результатов и грозит появлением нежелательных осложнений.
При окклюзии артерии проводится прямая или непрямая эмболэктомия:
- прямая эмболэктомия. При этом методе сосуд обнажается в месте эмболии, пережимаются концы сосуда. Затем его рассекают над эмболом, в месте, где сосуд изменил просвет или направление. Этот метод применим не всегда, потому что место эмболии иногда бывает недоступным;
- непрямая эмболэктомия. Делится на ортоградную, при которой катетер вводят по ходу кровотока, и на ретроградную, когда катетер вводят против кровотока. Катетер вводится к месту эмболии для аспирации массы тромба. Сегодня разработан специальный эмболэктомический катетер, представляющий собой тонкую трубку с одним заостренным концом, а другой конец оснащен раздувающимся баллончиком. Катетер вводится в просвет сосуда, проводится сквозь эмбол, затем баллончик раздувается, и катетер аккуратно извлекается из сосуда вместе с эмболом.
При окклюзии венозных сосудов проводятся другие оперативные мероприятия:
- вводятся склерозанты в просвет вены;
- эндоскопом проводится тромбэктомия;
- при показаниях проводится венэктомия;
- из современных методик используют радиочастотную облитерацию вен;
- еще одна новая методика – лазером проводят эндовенозную коагуляцию;
- перевязка поверхностных вен;
- установка кава-фильтров.
Интересно!
Задача хирургов при проведении оперативного лечения окклюзий любыми методиками – восстановить проход крови по артериям, при окклюзиях вен – предупредить тромбоэмболию, как осложнение болезни, затрагивающей легочную артерию.
Народная медицина
Целители рекомендуют ввести в правило вечерние прогулки на воздухе, принимать вечером ванны с хвойными экстрактами.
Из рецептов фитотерапевтов наиболее распространенными и действенными являются:
- Настой перечной мяты. Технология изготовления: 1 ч. л. травы залить стаканом кипятка, накрыть, оставить в тепле на 20 минут, затем отцедить. Применение: настой выпивать утром, за ½ часа до еды. Курс – несколько месяцев, без перерывов.
- Смесь ягод клюквы с медом. Ингредиенты берутся по вкусу, есть смесь по 1 ст. л. 3-4 раза в день.
- Морс из ягод черники. Внимание: сахар не добавляется. Пить морс по 1 стакану в день.
- Настой осиновой коры. Приготовление: в термос сложить измельченные 3-4 ст. л. коры, залить кипятком, настаивать ночь. Применение: пить по 30 г 3-4 раза в день независимо от приема пищи.
Народные средства не дают слипаться тромбам, возвращают сосудистым стенкам прочность и пластичность. В комплексной терапии использование любого средства по народным рецептам следует согласовывать с лечащим врачом.