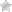Главным условием жизнедеятельности организма является бесперебойная работа сердечно-сосудистой системы. Патологии сердца способны длительное время протекать бессимптомно. Нередко люди узнают о заболевании, когда оно зашло слишком далеко. Онкология и сердечно-сосудистые заболевания — основные причины преждевременной смерти. Например, ишемическая болезнь сердца ежегодно уносит жизни 750 тыс. россиян.
Нарушение кровоснабжения миокарда
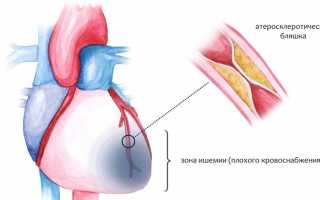
Ишемическая болезнь сердца является одним из распространенных заболеваний. Она характеризуется поражением коронарных артерий. Это ведет к нарушению кровоснабжения сердечной мышцы. Иными словами, коронарный кровоток не способен удовлетворить метаболитические потребности миокарда. Патология может протекать остро и хронически. В первом случае развивается инфаркт миокарда, а во втором у пациента время от времени будут происходить приступы стенокардии.
У больных ИБС наблюдаются патологические изменения стенок сосудов. Это происходит из-за образования холестериновых бляшек. Атеросклероз может иметь разную степень выраженности, от небольшого сужения просвета до полной сосудистой окклюзии. Симптоматика и прогноз заболевания зависит от его клинической формы.
Ишемическая болезнь имеет следующие формы:
- Внезапная коронарная смерть. Только в 20% случаев заканчивается успешной реанимацией.
- Стенокардия. Для определения степени тяжести этой формы используется классификация Браунвальда.
- Инфаркт миокарда.
- Атеросклеротический кардиосклероз (кратко АСКС).
- Нарушение сердечного ритма.
- Сердечная недостаточность.
Факторы риска
Современная медицина довольно хорошо изучила причины развития ИБС. Вероятность поражения коронарных артерий увеличивается с возрастом. Огромное влияние оказывает образ жизни, окружающая среда, особенности питания и генетическая предрасположенность. По статистике эта патология поражает чаще мужчин, чем женщин.
Факторами, способствующими развитию патологии, являются:
- Гиперхолестеринемия. Патология характеризуется существенным увеличением в крови количества холестерина. Первичная форма гиперхолестеринемии до сих пор не изучена, для ее предупреждения надежного средства не существует. Вторичная форма возникает из-за нарушений обменных процев. Алиментарная форма связана с пищевыми и привычками и образом жизни человека.
- Употребление алкоголя.
- Гипертония. Диагноз ИБС чаще всего ставят людям, у которых систолическое давление составляет 160 мм рт. ст. и выше.
- Курение. Вредная привычка увеличивает риск заболеть ИБС в 6 раз.
- Психоэмоциональный стресс.
- Ожирение и гиподинамия. Вероятность заболеть ишемической болезнью в три раза выше у физически малоактивных людей. Риск увеличивается еще больше, если гиподинамия сочетается с избыточной массой тела.
- Отягощенная наследственность.
- Сахарный диабет. Увеличивает риск развития ишемической болезни в 4 раза.
- Пожилой возраст.
- Мужской пол.
Риск развития патологии существенно вырастает при сочетании нескольких провоцирующих факторов. Кроме этого, огромную роль в развитии заболевания играет мутация гена CDH13, — это открытие сделали российские ученые.
Человек не может влиять на немодифицируемые факторы риска. К этим фактором относятся: генные мутации, возраст, пол и наследственность. Зато есть возможность следить за питанием, вести активный образ жизни, бросить курить и минимизировать или полностью исключить употребление алкоголя. Это поможет существенно снизить риск развития патологии. Терапевты в поликлиниках должны четко объяснять пациентам, к чему может привести неправильный образ жизни и игнорирование состояния коронарных сосудов.
Общие признаки
Симптомы и течение болезни зависит от ее формы. Иногда патология имеет волнообразное течение, когда эпизоды обострения коронарного синдрома чередуются с периодами стабильно хорошего самочувствия. Прогрессирование патологии может развиваться годами, при этом ее форма и симптомы также могут меняться.
Поскольку в большинстве случаев, особенно на начальных этапах, заболевание протекает скрытно, следует внимательно относиться к любым изменениям со стороны работы сердца.
Обратить внимание необходимо на следующие симптомы и жалобы пациента:
- Тяжесть или жжение в груди.
- Общая слабость.
- Рвота и тошнота невыясненной этиологии.
- Чувство тревожности, возникающее без причины.
- Ощущение сдавленности в груди.
- Ощущение нехватки воздуха.
- Боль в груди.
- Отеки нижних конечностей.
На такие признаки болезни, как одышка, отеки и покалывания в области груди, люди редко обращают внимание. Чтобы выявить проблему в самом начале ее развития, необходимы регулярные профилактические осмотры у кардиолога или терапевта.
Конкретные симптомы
Симптомы и лечение ИБС во многом зависит от конкретной клинической формы патологии:
- Стенокардия. Больной может ощущать боль за грудиной. Иногда у него возникает чувство, будто на грудь положили что-то тяжелое. Боль может иррадиировать в нижнюю челюсть, руку, желудок или лопатку. Может выступить холодный пот и появиться страх смерти. Иногда, во время движения, возникает чувство нехватки воздуха. Если больной остановится на несколько минут, это ощущение проходит.
- Инфаркт миокарда. Боль интенсивная. У больного падает давление, выступает холодный пот, появляется чувство страха и нехватки воздуха. Иногда начинается рвота. Омертвевшая часть миокарда теряет эластичность и прочность. Сердечные сокращения, которые в этот момент происходят особенно интенсивно, способны привести к тому, что омертвевший участок разорвет. Малейшее физическое усилие может стоить человеку жизни.
- Внезапная коронарная смерть. Смерть наступает сразу или в течение шести часов после появления боли. Летальность высокая. Причиной катастрофы может стать электрическая нестабильность миокарда или полная закупорка артерий. Провоцирующим фактором нередко выступает прием алкоголя.
- Сердечная недостаточность. Патология проявляется отеками ног, набуханием шейных вен, слабостью и одышкой даже в состоянии покоя, а также увеличением размеров печени. При аускультации доктор может услышать в легких хрипы.
- Нарушения сердечного ритма. Проявляется перебоями в работе сердца. У больного может возникать в груди чувство клокотания или замирания.
Методы диагностики
При первых проявлениях ишемии врач назначает электрокардиографию. Для полноты картины показатели могут быть сняты как в состоянии покоя, так и с нагрузкой. Расшифровка полученных результатов позволяет специалисту оценить состояние органа. Кроме этого, потребуется сдать общий и биохимический анализ крови.
Эхокардиография дает возможность кардиологу визуально оценить состояние, в котором находится сердечная мышца. Врач сможет изучить работу клапанов. А также увидеть участки некроза, если они появились.
Наиболее информативным методом диагностики считается коронароангиография. Красящее вещество, введенное пациенту с помощью катетера в коронарную артерию, покажет на рентгеновском снимке все закупорки.
Кроме этого, оно определит местонахождение холестериновых бляшек. После получения всех результатов врач определит, можно ли помочь пациенту с помощью медикаментозной терапии или потребуется хирургическое вмешательство.
Способы лечения
Своевременное лечение ишемической болезни сердца позволяет продлить больному жизнь и существенно улучшить ее качество. Выбор лечения зависит от определенной клинической формы патологии. Некоторые общие методы могут быть использованы при всех формах болезни, но препараты и тактика лечения будут существенно отличаться.
К основным направлениям в лечении относится:
- медикаментозная терапия;
- ограничение физической активности;
- диетотерапия;
- немедикаментозные методы;
- хирургическое лечение;
- коронарная ангиопластика.
Медикаментозная терапия
Основной целью медикаментозной терапии является восстановление нормального кровоснабжения сердца. А также она должна предупредить возникновение возможных осложнений. Для лечения применяются следующие группы препаратов:
- Бета-адреноблокаторы. Эти препараты уменьшают потребность миокарда в кислороде за счет снижения частоты сердечных сокращений. К этой группе относятся препараты Кординорм, Вазокардин, Метокард, Конкор, Таллитон и другие. Наблюдение за пациентами, принимающие бета-адренорецепторы при ишб сердца подтверждают, что продолжительность их жизни существенно увеличивается.
- Антиагреганты. Вещества из этой группы препятствуют слипанию эритроцитов и тромбоцитов и облегчают их деформирование при прохождении наиболее узких участков. Это означает, что текучесть крови увеличивается и снижается риск тромбообразования. В эту группу препаратов входит Аспирин, Клопидогрел, Ацекардол и Тромбопол.
- Статины. Улучшают состояние внутренних стенок сосудов, разжижают кровь, снижают уровень холестерина. Наиболее эффективными препаратами является: Аторвастатин, Симгал и Розувастатин.
- Антикоагулянты. Прекращают рост существующих тромбов и препятствуют развитию новых. Наиболее известным препаратом из группы является Гепарин.
- Диуретики. В эту группу входит Лазикс, Гипотиазид, Верошпирон и многие другие. Эти препараты выводят лишнюю жидкость. Благодаря этому объем циркулирующей крови уменьшается, нагрузка на миокард снижается.
- АПФ. В группу входит Каптоприл и Эналаприл. Эти препараты должны предупредить развитие острого сердечного приступа, нивелируя спазм сосудов.
- Нитраты. Расширяют сосуды венозного русла, снимая нагрузку с миокарда. Для лечения применяется Нитроглицерин и Изосорбида Мононитрат.
Хирургическое вмешательство и коронарная ангиопластика
При запущенной форме болезни лечить пациента потребуется хирургическим путем. Если наблюдается опасное нарушение кровотока, решение об операции необходимо принимать немедленно. В этом случае врач выполняет коронарное или аортокоронарное шунтирование. Во время операции хирург, используя специальные протезы (шунты), обходит поврежденные участки сосудов, восстанавливая нормальный кровоток.
Коронарная ангиопластика проводится под местным обезболиванием. В редких случаях показана общая анестезия. Во время процедуры в артерию, через кожу, врач вводит катетер со специальным баллоном. Под контролем рентгеновского аппарата катетер продвигается к суженому участку артерии.
Достигнув цели, врач расширяет его, надувая баллон. Затем катетер извлекается. Вернуться домой пациент может уже на следующий день после процедуры.
Народные средства и диетотерапия
Фитотерапия способна улучшить состояние пациента. Важно помнить, что полагаться только на средства народной медицины опасно. Их можно сочетать с медикаментозной терапией при условии, что это разрешил врач.
Восстановить кровообращение и улучшить состояние сосудов помогают следующие способы:
- Чеснок с медом. Очищенные зубчики измельчить, соединить с равным количеством натурального меда. Настоять смесь в течение недели. Принимать по столовой ложке за 30 минут до еды.
- Настой из лекарственных трав. Смешать ромашку, боярышник и пустырник. Затем 50 г смеси залить двумя стаканами кипятка. Настоять три часа. Принимать по 100 мл перед едой.
- Целебный чай. Смешать в равных количествах омелу, боярышник, мелиссу, валериану и тмин. Чайную ложку смеси заливают стаканом кипятка и пьют как обычный чай. В него можно добавить немного меда.
Огромную роль в лечении патологии играет нормализация питания. Если у пациента есть лишний вес, от него необходимо избавляться. Питание должно быть дробным, до семи раз в день, размер порций не должен превышать объем в 300−350 грамм.
Рекомендуется отказаться или снизить потребление наваристых бульонов, субпродуктов, соленых и острых закусок, копченостей, алкоголя, кондитерских изделий и сдобы. В меню обязательно включить цельнозерновые злаки, овощи, фрукты, орехи, морепродукты и нежирные сорта мяса.
Внимательное отношение к своему здоровью поможет избежать развития опасных последствий. Обращаться к врачу необходимо при первых симптомах ибс сердца. Лечение, назначенное кардиологом, поможет избежать хирургического вмешательства.